緑内障とは
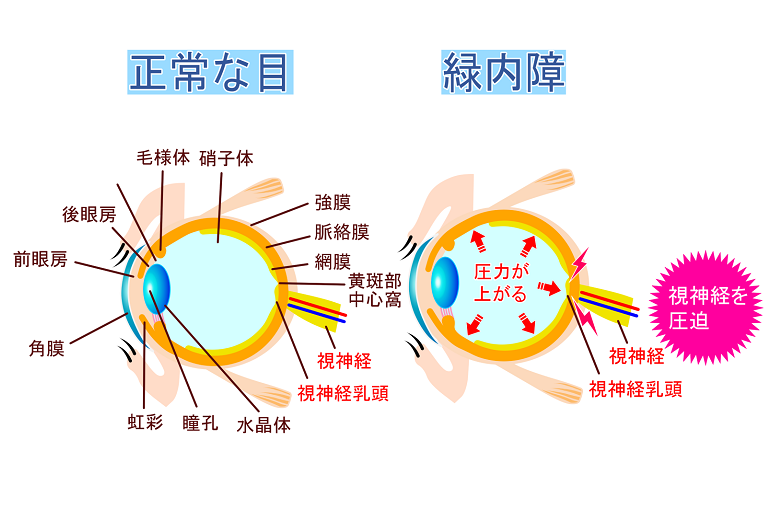
緑内障は眼圧のために視神経が傷害されて視野が狭くなる病気です。発見が遅れたり、適切な治療を受けずに放置したりして進行してしまうと、最悪の場合には失明に至る可能性があります。
40歳以上の約20人に1人、70代の10人に1人は緑内障と考えられていますので、けっして珍しい病気ではありません。
しかし自覚症状が出るのが遅いため、視野欠損を自覚して受診した時には末期というケースも少なくありません。
欠けた視野を戻す治療はなく、あくまで進行を抑えるために行う治療となります。そのため早期に緑内障を発見し、治療を継続して視野を維持することがとても大切です。
人間ドッグや健康診断での一般的な検査では検出されないこともあるので、眼科を受診して専門的な検査を受けることが非常に大事な疾患です。
緑内障の症状
前兆や初期症状は
初期症状には自覚症状はほとんどありません。
そのため初期に見つかるのは、たまたま眼科を受診した場合や、人間ドッグや健康診断など異常が見つかったという場合がほとんどです。
見えづらい部分は通常視野の真ん中から少し外れた部分から始まり、視力には影響しません。また脳は左右の目からの情報を合わせて処理しますし、見えにくい部分があってもそこを補って何かあるように見せてしまうので、初期から中期の視野異常は自分では気が付かないことがほとんどです。
もし気付いたとしても、なんとなく見えにくい、かすむ、視野の一部が薄く見えるなどといった症状で、視野の一部が黒く抜けて見えるというような症状にはなりません。
初期の変化はかなり精密な視野検査をしないとわかりません。「運転免許試験場で視野検査を受けたので視野は大丈夫」という方が時々おられますが、簡易な検査では検出できないので安心はできません。
また人間ドッグや健康診断での眼底写真による診断では見逃されるケースもあります。
眼科にかかったことがない方は、特に症状がなくても一度眼科でのチェックを受けることをお勧めします。
中期~末期の症状

緑内障の視野欠損は年単位で緩やかに悪化します。さらに左右の目がお互いを助け合うために、たとえ片方の目の症状が悪化していても見えにくさに気がつかないことがあります。
そのため「たまたま片目を塞いでみたら、左右の見える範囲が全然違った」「片目ずつでみたら視野の鼻側や上下に一部かすむところがある」などの症状で眼科を受診され、緑内障が見つかるというケースがよくあります。このような症状が出ている場合にはすでにかなり進行している可能性があります。
またご高齢の方の場合、高度に視野が欠けていても、ご本人からは見えにくいという訴えがないことはよくあります。階段をよく踏み外す、ものによくぶつかる、机の上のコップがうまくつかめずよくひっくり返すなどという場合には高度の視野欠損により遠近感がつかめなくなっている可能性があります。気になる様子があれば、ご家族の方から一度眼科受診を勧めてください。
セルフチェック
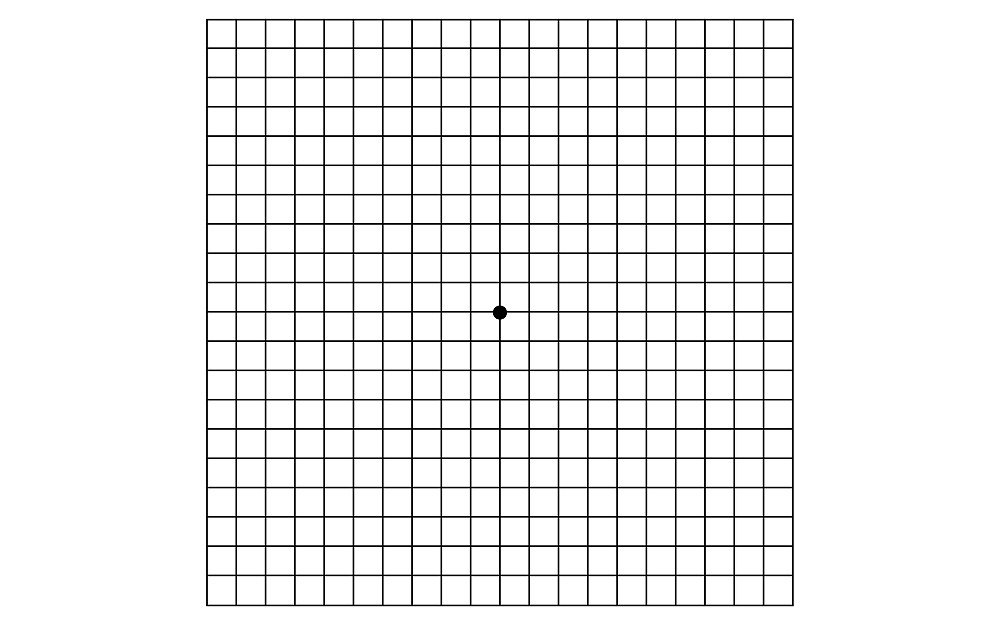
アムスラーチャートを使った緑内障のセルフチェック方法をご紹介します。
- 以下の表(アムスラーチャート)から、30センチ離れた位置で、片目を塞ぎます。
- 塞がれていない方の目で、中心にある黒い点を見つめてください。
- 見つめている間、まわりの格子柄の一部が欠けて見える、ぼやけて見える、歪んで見えるといった時には、緑内障などの眼科疾患が疑われます。
- 反対側の目でも、同じことを行います。
緑内障は両眼で発症することが多いですが、進行の程度に左右差があることはよくあります。どちらか片方の眼の見え方に異常を感じた時には、お早めに当院にご相談ください。
失明までの期間
緑内障は、緩やかに進行し、失明に至るまでには長い年月がかかります。定期的な検査で早期発見できたり、何らかの症状に気づいてすぐに治療を開始できれば、失明に至らずに済む・失明を遅らせることが可能です。また、早期であればあるほど失明のリスクは下がり、治療の負担も少なくなります。
ただし、急激な目の痛み、充血、頭痛、吐き気などを伴う急性緑内障発作を起こした場合には、視力障害も急激に進行するため、ただちに治療を受ける必要があります。
緑内障の原因と種類・
なりやすい人は?

緑内障は、目の奥の視神経が障害されることで発症します。しかし、そのはっきりとした原因については、実はあまりよく分かっていません。
以前までは「眼圧の上昇」が主な原因とされていましたが、眼圧が高くない人にも多く発症することから、視神経の脆弱性、血流の低下、免疫異常などとの関連も指摘されています。ただ、いずれも十分な確証が得られていません。
緑内障の種類
緑内障は、以下のように細分化することができます。
原発開放隅角緑内障
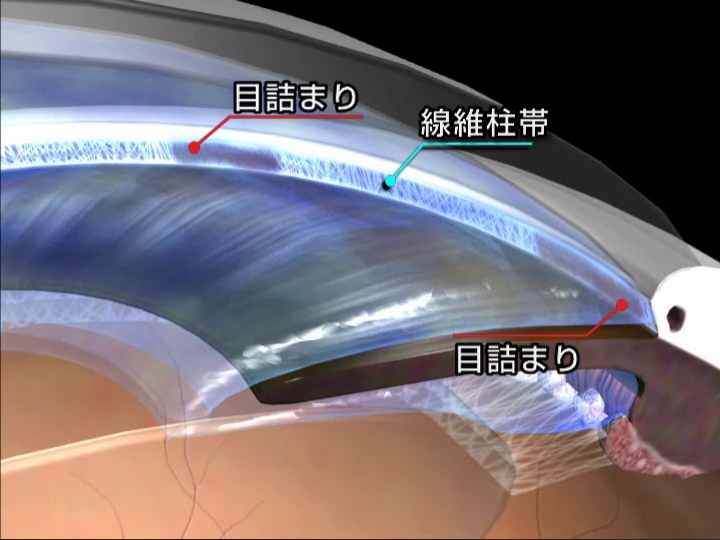 房水(眼の中を満たす液体)の出口である線維柱帯が目詰まりを起こし、眼圧が上昇することによって発症します。症状の進行が非常に緩やかです。
房水(眼の中を満たす液体)の出口である線維柱帯が目詰まりを起こし、眼圧が上昇することによって発症します。症状の進行が非常に緩やかです。
原発閉塞隅角緑内障
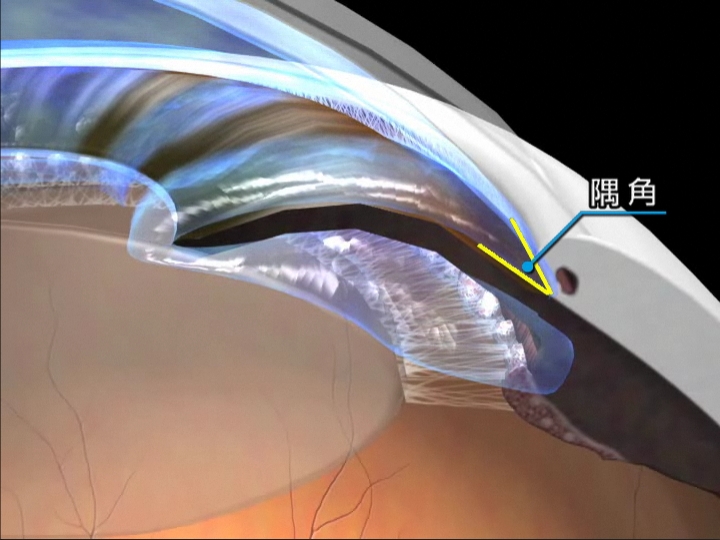 隅角が狭くなることで房水の流れが妨げられ、眼圧が上昇することで発症します。慢性型と急性型に分けられます。
隅角が狭くなることで房水の流れが妨げられ、眼圧が上昇することで発症します。慢性型と急性型に分けられます。
正常眼圧緑内障
眼圧が高くなく、正常な範囲であるにもかかわらず発症する緑内障です。緑内障のうちの約60%を占めます。
先天緑内障
先天的に隅角が未発達であること等により発症する緑内障です。
続発緑内障
外傷に伴う網膜剥離、眼科疾患に伴う眼圧上昇、ステロイド剤の副作用などによって眼圧が上昇し、発症する緑内障です。
緑内障になりやすい人の特徴
緑内障になりやすい人には、以下のような特徴があります。1つでも該当する場合には、40代のうちから、定期的に眼科で検査を受けましょう。
- 緑内障の家族歴がある
- 強い近視
- 高血圧または低血圧
- 糖尿病
- 睡眠時無呼吸症候群
- 片頭痛持ち
緑内障の検査方法
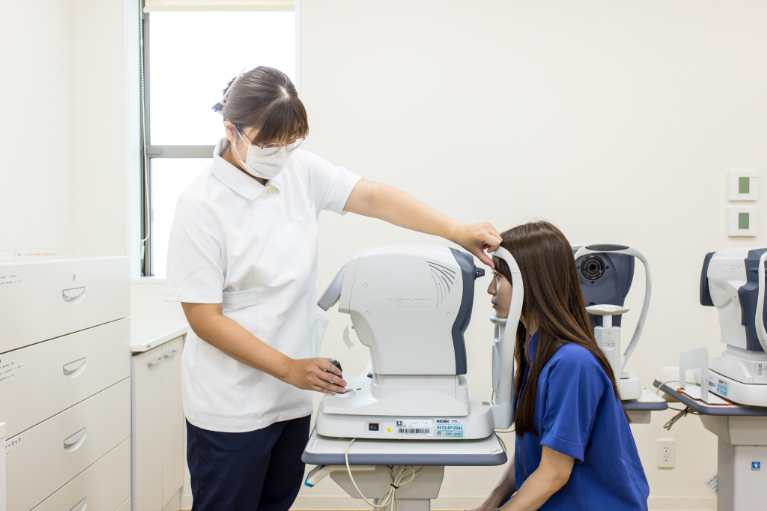 緑内障の検査では、眼圧検査、眼底検査、視野検査が必須です。
緑内障の検査では、眼圧検査、眼底検査、視野検査が必須です。
人間ドッグ、健康診断等でいずれかの異常を指摘された時には、必ず眼科を受診するようにしてください。
眼圧検査
圧縮した空気を目に吹き付け、眼圧を調べます
眼底検査
瞳孔を開く点眼薬を差した上で、網膜の状態を観察します。
光干渉断層計
光干渉断層計(OCT)と呼ばれる三次元画像解析装置を用いて視神経乳頭の形や網膜の厚みを測ることで、緑内障を早期から適確に診断することができます。
視野検査
視野の欠損の有無、その範囲などを調べ、緑内障の進行の程度を判定します。
治療方法
薬物療法(目薬)
 緑内障の種類、進行度、眼圧に応じた点眼薬を処方します。効果が低い場合には、点眼薬の種類を変更します。
緑内障の種類、進行度、眼圧に応じた点眼薬を処方します。効果が低い場合には、点眼薬の種類を変更します。
その他、眼圧を下げる飲み薬を使用することもあります。
レーザー治療
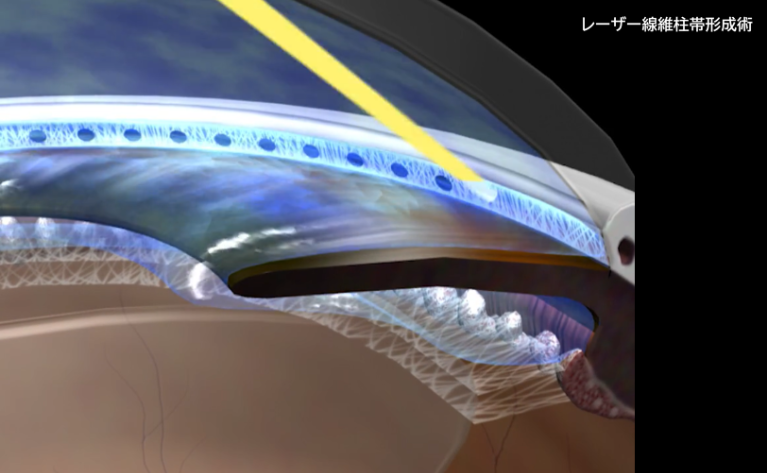 虹彩に孔をあけて房水の流れを改善したり、線維柱帯に照射し房水の排水を促す処置をしたりします。
虹彩に孔をあけて房水の流れを改善したり、線維柱帯に照射し房水の排水を促す処置をしたりします。
緑内障の種類に応じて、適切な方法を選択します。
なお当院では、原発開放隅角緑内障に対する低侵襲レーザー治療、「MLT(マイクロパルス線維柱帯形成術)」にも対応しております。同じ部位に繰り返し照射可能で、眼圧を下げるのに役立ちます。
緑内障の予防方法
緑内障は、その根本的な原因がはっきりとしていないため、有効性が立証された予防方法はありません。
ただ、他の多くの病気の予防と同様に、生活習慣を改善しておくのに越したことはありません。
バランスの良い食事、適度な運動、十分な睡眠を大切にしてください。また、緑内障のリスクが高くなる40代頃から定期的に眼科を受診し、早期発見に努めることも大切です。






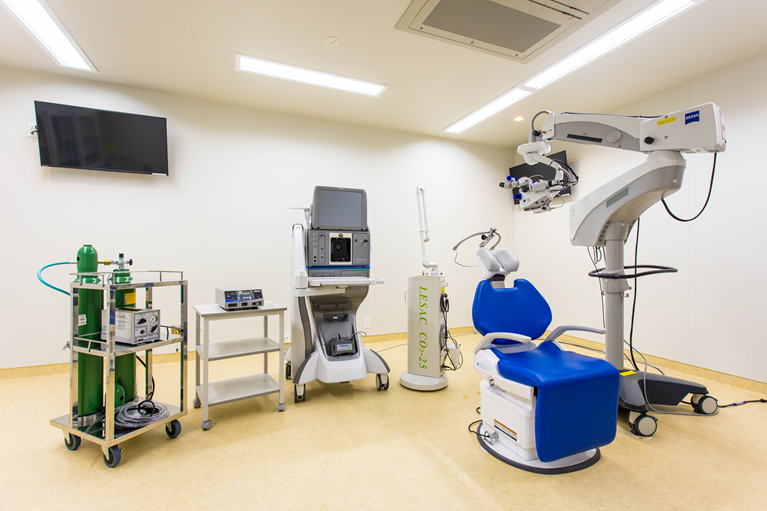 薬物療法、レーザー治療でも眼圧が十分に下がらない場合には、手術を検討します。
薬物療法、レーザー治療でも眼圧が十分に下がらない場合には、手術を検討します。