白内障とは
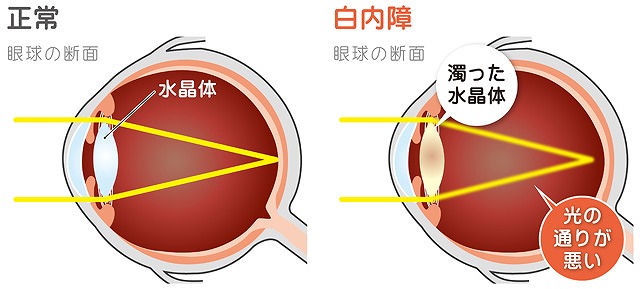
白内障とは、カメラでいうレンズの役割を持つ無色透明の組織「水晶体」が白く濁ってしまう病気です。
主に加齢を原因として発症しますが、早ければ40歳くらいで発症します。また80歳以上になるとほとんどすべての人が発症するという、誰にとっても身近な病気です。
初期症状に乏しいため、早期発見・早期治療のためには定期的に眼科を受診することが大切になります。眼科の“かかりつけ医”を見つけ、白内障を含めた目の病気の予防・早期発見に努めましょう。
白内障の症状
初期症状はほとんどない
白内障には、初期症状と呼べるものがほとんどありません。発症しても、自覚がないという人が多くなります。
何らかの自覚症状がすでに現れている場合には、ある程度進行している可能性が高くなります。
進行時の症状チェック

- 目のかすみ、視野が白っぽく見える
- 以前よりまぶしさに敏感になった
- 眼鏡が合わなくなった
- 最近近視が進んだ
- 物の輪郭や線が二重に見える
- 目が疲れやすい
- 外から見て黒目が濁っている
白内障の種類と原因・
なりやすい人は?
白内障のほとんどは、加齢を原因とする老人性白内障です。ただしそれ以外にも、以下のようなさまざまな原因が挙げられます。白内障のタイプごとに、原因についてご説明します。
老人性白内障
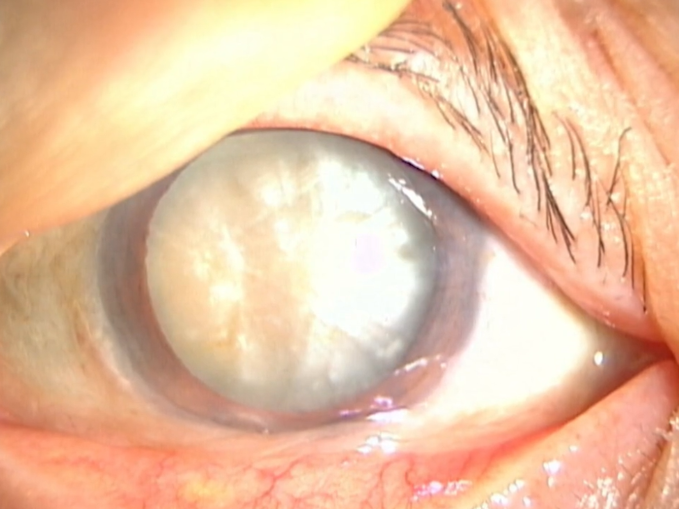 様々な原因により白内障を発症しますが、加齢による老人性白内障が原因の9割以上を占めます。年齢を重ねることで誰にでも起こる眼の老化現象ですが、原因の一つとして長年の紫外線暴露も推察されています。紫外線に頻繁に・長時間さらされる仕事や趣味がある人は、そうでない人よりも老人性白内障を発症するリスクが高いと言えるでしょう。
様々な原因により白内障を発症しますが、加齢による老人性白内障が原因の9割以上を占めます。年齢を重ねることで誰にでも起こる眼の老化現象ですが、原因の一つとして長年の紫外線暴露も推察されています。紫外線に頻繁に・長時間さらされる仕事や趣味がある人は、そうでない人よりも老人性白内障を発症するリスクが高いと言えるでしょう。
白内障と聞くと、かなり年配になってから発症する病気といったイメージがありますが、早い方では40代から発症する場合もあります。老人性白内障は、水晶体の周囲から濁りが生じ、徐々に中心に向かって濁りが進行するのが一般的ですので、発症初期の頃は自覚症状がありません。しかし、自覚症状が無くても、眼科用の顕微鏡で確認すると白内障が認められる場合があります。
糖尿病性白内障
 糖尿病とは、高血糖状態が慢性化する生活習慣病です。高血糖状態が続くと、糖が特殊な糖へと変換されます。その変換された糖が水晶体に溜まることで、白濁が引き起こされます。
糖尿病とは、高血糖状態が慢性化する生活習慣病です。高血糖状態が続くと、糖が特殊な糖へと変換されます。その変換された糖が水晶体に溜まることで、白濁が引き起こされます。
糖尿病の方は、網膜症だけでなく白内障のリスクも高くなります。内科で適切に血糖をコントロールしてもらった上で、眼科では定期的な糖尿病検査を受けて、合併症を予防しましょう。
アトピー性白内障
 アトピー性皮膚炎の人は、そうでない人よりも白内障を発症するリスクが高くなると言われています。
アトピー性皮膚炎の人は、そうでない人よりも白内障を発症するリスクが高くなると言われています。
実際に、アトピー性皮膚炎の人の約30%に白内障が確認されたという研究結果も報告されています。
先天性白内障
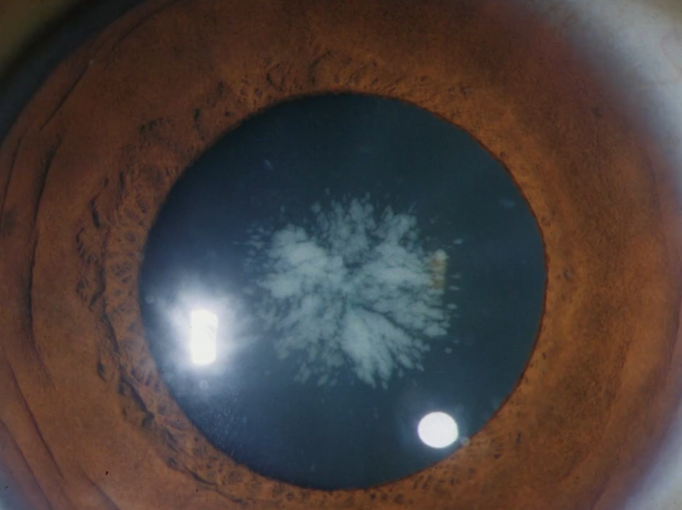 母親からの感染、先天性疾患によって、生まれて間もない時期に水晶体が白く濁るケースが見られます。
母親からの感染、先天性疾患によって、生まれて間もない時期に水晶体が白く濁るケースが見られます。
先天性白内障は弱視の原因になるため、早期発見・早期治療が非常に重要になります。
外傷性白内障
 喧嘩や強い接触などによって目に衝撃を受けたことを原因として、白内障を発症することがあります。
喧嘩や強い接触などによって目に衝撃を受けたことを原因として、白内障を発症することがあります。
比較的頻度の高いスポーツとしては、野球、テニス、格闘技などが挙げられます。
ステロイド性白内障
 治療薬としてステロイドを使ったことを原因として起こる白内障です。特に、内服薬、吸引薬が白内障を引き起こしやすいといわれています。
治療薬としてステロイドを使ったことを原因として起こる白内障です。特に、内服薬、吸引薬が白内障を引き起こしやすいといわれています。
ステロイド性白内障は白内障の中でも進行が早く、発症後1年以内に手術が必要になるほど重症化することが珍しくありません。
併発白内障
緑内障、ぶどう膜炎、網膜剥離、網膜色素変性症などの他の眼科疾患の合併症として、白内障を発症することがあります。
白内障の検査方法
 正確な診断のため、以下のような検査が必要になります。
正確な診断のため、以下のような検査が必要になります。
いずれも痛みなどの不快感のない検査であり、安心して受けていただけます。
視力検査
裸眼視力・矯正視力を調べます。
白内障である場合には、矯正してもなかなか視力が上がりにくくなります。
コントラスト視力検査
グレーの指標を用いた視力検査で、日常生活により近い状況での視力を計測できます。
通常の視力検査では視力が良好な軽度白内障でも、コントラスト視力検査では視力が低下していることがあります。
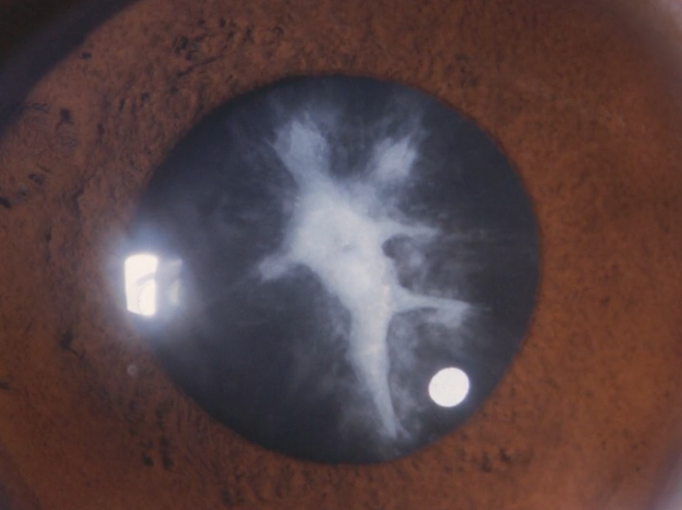
細隙灯(さいげきとう)顕微鏡検査
細い光で眼球を照らし、水晶体の濁りの程度を顕微鏡で拡大観察する検査です。
眼圧検査
眼球の硬さを調べる検査です。眼球は眼が自分で作る房水という水によって硬さを保っています。
眼に圧縮した空気を吹き付け、眼圧を調べる非接触型の眼圧計で測定します。
1日のうちでも眼圧は変動するので、内科での血圧を測定するのと同じように、眼科では必須の検査になります。
眼底検査
網膜の状態を観察する検査で、網膜の病気の有無を調べるために行います。
瞳孔を開かない状態でも一定の範囲は観察できますが、水晶体や網膜全体を観察するためには瞳孔を開く点眼薬を使って検査をする必要があります。(散瞳検査)
散瞳した後は6時間くらいピントが合わない状態が続くので、検査後は運転したり細かい文字を読むことができません。
角膜形状解析
角膜の表面と裏側の形状、厚み、乱視の程度などを詳しく調べる検査です。当院では高性能な角膜形状解析装置であるCASIA2を用いて検査を行っています。
白内障手術で入れる人工の眼内レンズを適切に選ぶために必要な検査です。
眼軸長検査
適切な眼内レンズを選択するため、眼軸長(眼球の前後方向の長さ)を調べる検査です。
治療方法
白内障の治療には、点眼治療と手術があります。
点眼
水晶体の白濁化を遅らせる点眼薬を使用します。この点眼薬に白濁や症状を改善・解消する効果はないため、進行を遅らせることを目的とした治療となります。
手術(日帰り)
 点眼治療で十分な効果が得られない場合や、白内障がすでに進行している場合には手術を検討します。
点眼治療で十分な効果が得られない場合や、白内障がすでに進行している場合には手術を検討します。
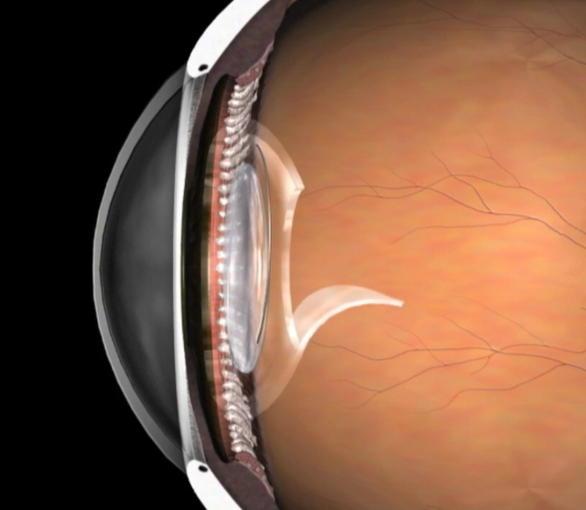
局所麻酔下で水晶体の中の濁りを吸引、除去し、残った袋(水晶体嚢)の中に眼内レンズを挿入します。
当院では、日帰りでの白内障手術を行っています。
手術のタイミング
いつまで点眼治療を続けるか、どのタイミングで手術に踏み切るかということでお悩みの方も少なくないかと思います。
仕事や趣味を含め、日常生活において「見えにくくて困っている」というのが、1つの基準となります。仕事に支障がある、趣味を十分楽しめないということは、その作業の効率性を落とすだけでなく、人生における満足度の低下にもつながります。
ご年齢や患者様のご家庭の事情などにより、「ベストなタイミング」というものは異なります。ご高齢の方が今はまだ我慢できるからと手術を先送りにすることで、水晶体周囲の組織が弱くなり合併症の可能性が高まるといったデメリットもあります。
当院では、患者さんの症状と生活環境を踏まえ、手術時期についてのアドバイスを行なっています。
後発白内障と後嚢切開術
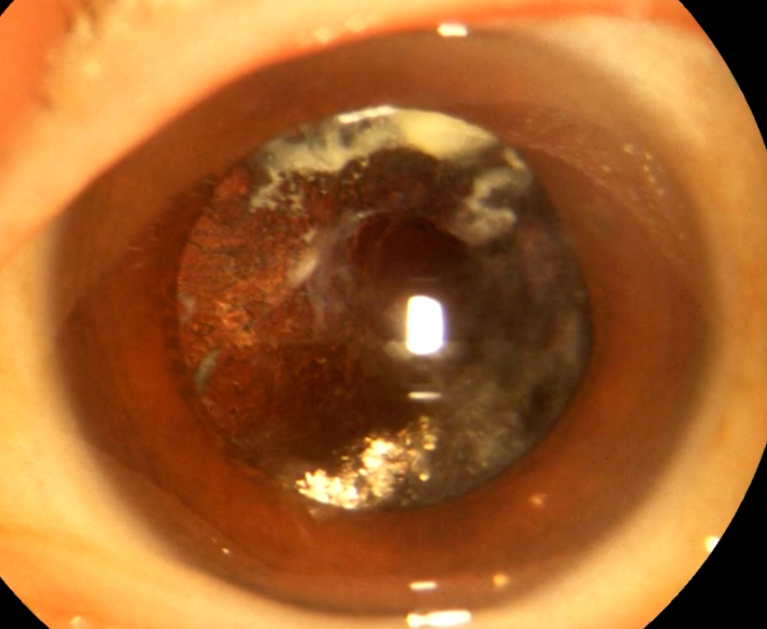 「後発白内障」とは、白内障の手術後に、眼内レンズを挿入した袋(水晶体嚢)が白く濁ってしまったことが原因で再び見えにくくなった状態をいいます。術後5年以内に20〜30%の方に発症すると言われています。
「後発白内障」とは、白内障の手術後に、眼内レンズを挿入した袋(水晶体嚢)が白く濁ってしまったことが原因で再び見えにくくなった状態をいいます。術後5年以内に20〜30%の方に発症すると言われています。
後発白内障の症状
後発白内障には、白内障と似た以下のような症状が見られます。
- 目のかすみ
- 視力低下
- 眩しさ
後発白内障の原因
白内障手術では、水晶体嚢の中身を吸引して残った水晶体嚢の中に眼内レンズを挿入しますが、水晶体嚢には水晶体上皮細胞が残存しています。手術後、この細胞が増殖して水晶体嚢が濁ることで、眼内への光の透過性が落ちると視機能が低下します。これを後発白内障といいます。
治療(後嚢切開術)
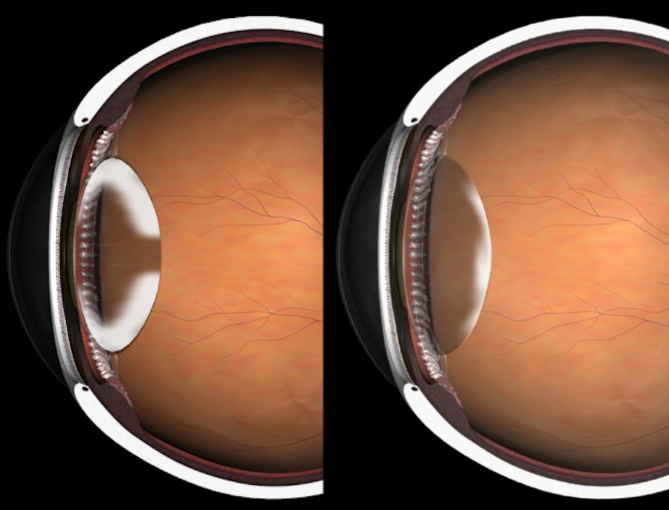
 後発白内障(レーザー前)
後発白内障(レーザー前)
 レーザー術後
レーザー術後
眼内レンズ自体は透明なので、通常YAGレーザーを用いて水晶体嚢に穴を開け、眼内に適切に光を取り込めるようにすることで視力は回復します。
点眼麻酔をした後、眼に接触型のレンズを載せて行いますが、痛みはありません。外来での処置が可能で、痛みはありません。数分で終わるのでご負担の少ない治療です。
ただし混濁の程度が非常に強い場合には、数回に分けてレーザーを照射することや、手術が必要となることがあります。
レーザーで砕いた水晶体嚢の破片が目の中に散らばるので、一過性に「飛蚊症」と言ってゴミが飛んで見える症状が出ることがあります。
術後は炎症や眼圧上昇の予防のために点眼をしていただきます。





